
診察時間
午前9:00-12:00
午後15:00-19:00
手術時間12:00-15:00
水曜・土日午後休診

【外科症例報告】腋窩部腫瘤(脂肪腫)の辺縁切除術 ─ 複合的な基礎疾患を抱える高齢症例における外科的適応と周術期管理 ─
今日お話ししたいこと
当院で実施した腋窩(わきの下)の腫瘤摘出術の症例をご報告します。
本患者さんは、高齢(約10歳齢、体重約6.5kg)であり、てんかん、慢性肝炎、炎症性腸疾患(IBD)、および尿石症といった複数の重篤な基礎疾患を抱えていました。
今回は、腋窩に発生した腫瘍に対する「鑑別診断の論理」、極めて危険な部位における「術式の注意点」、そして複合的な疾患を持つ患者さんに対する当院の厳格な周術期管理と長期的な内科管理の現実についてお話しします。
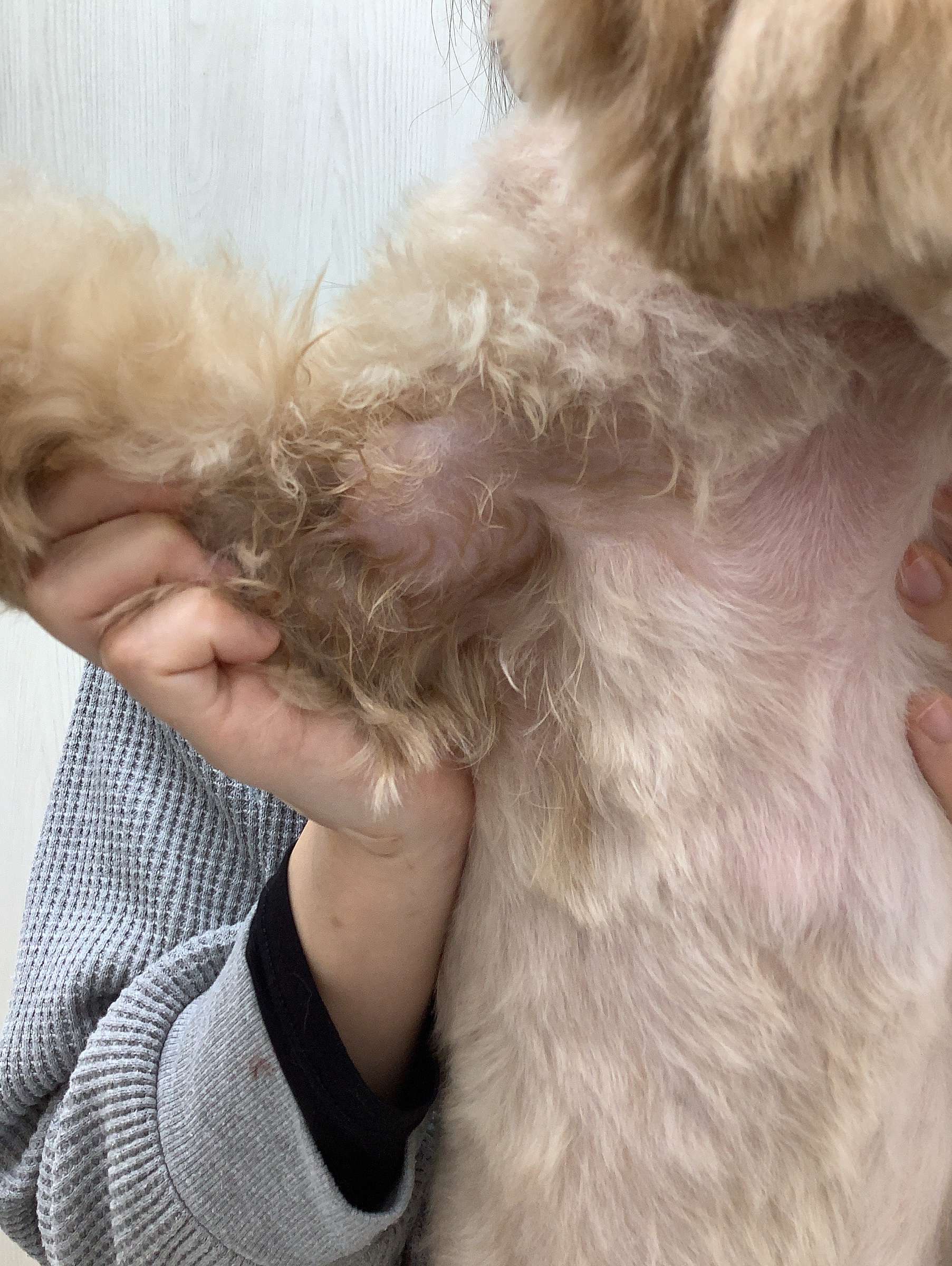
検査の結果と「外科的適応」の判断(腋窩腫瘍の鑑別診断)
体表に形成された腫瘤に対して、まずは細胞診(細い針を刺して細胞を採取する検査)を実施しました。細胞レベルの評価では「脂肪腫」が強く疑われましたが、外科医としてここで思考を停止することは許されません。
腋窩という部位は、単純な脂肪腫だけでなく、以下のような悪性腫瘍が発生、あるいは転移しやすい場所です。
- 軟部組織肉腫(血管肉腫や神経鞘腫など):局所への浸潤性が極めて高く、周囲の神経や血管を巻き込みながら増殖します。
- 肥満細胞腫:悪性度の高い皮膚腫瘍であり、全身性の重篤なアレルギー反応や消化管潰瘍を引き起こすリスクがあります。
- 悪性腫瘍のリンパ節転移:腋窩にはリンパ節が存在するため、他の部位の癌が転移して腫大している可能性も否定できません。
細胞診だけでは100%の確定診断は不可能です。そのため、「本当に良性の脂肪腫なのか、それとも命を奪う悪性腫瘍なのか」を確定させる病理組織検査を兼ねて、切除生検(腫瘤全体を摘出して検査すること)を行う必要がありました。
さらに、本患者さんは慢性疾患を多数抱えており、年齢とともに麻酔リスクは日々上昇します。「これ以上巨大化する前に、かつ麻酔に耐え得る体力がある現在のタイミングで切除し、確定診断を下す」ことが最も論理的であると判断し、外科的適応としました。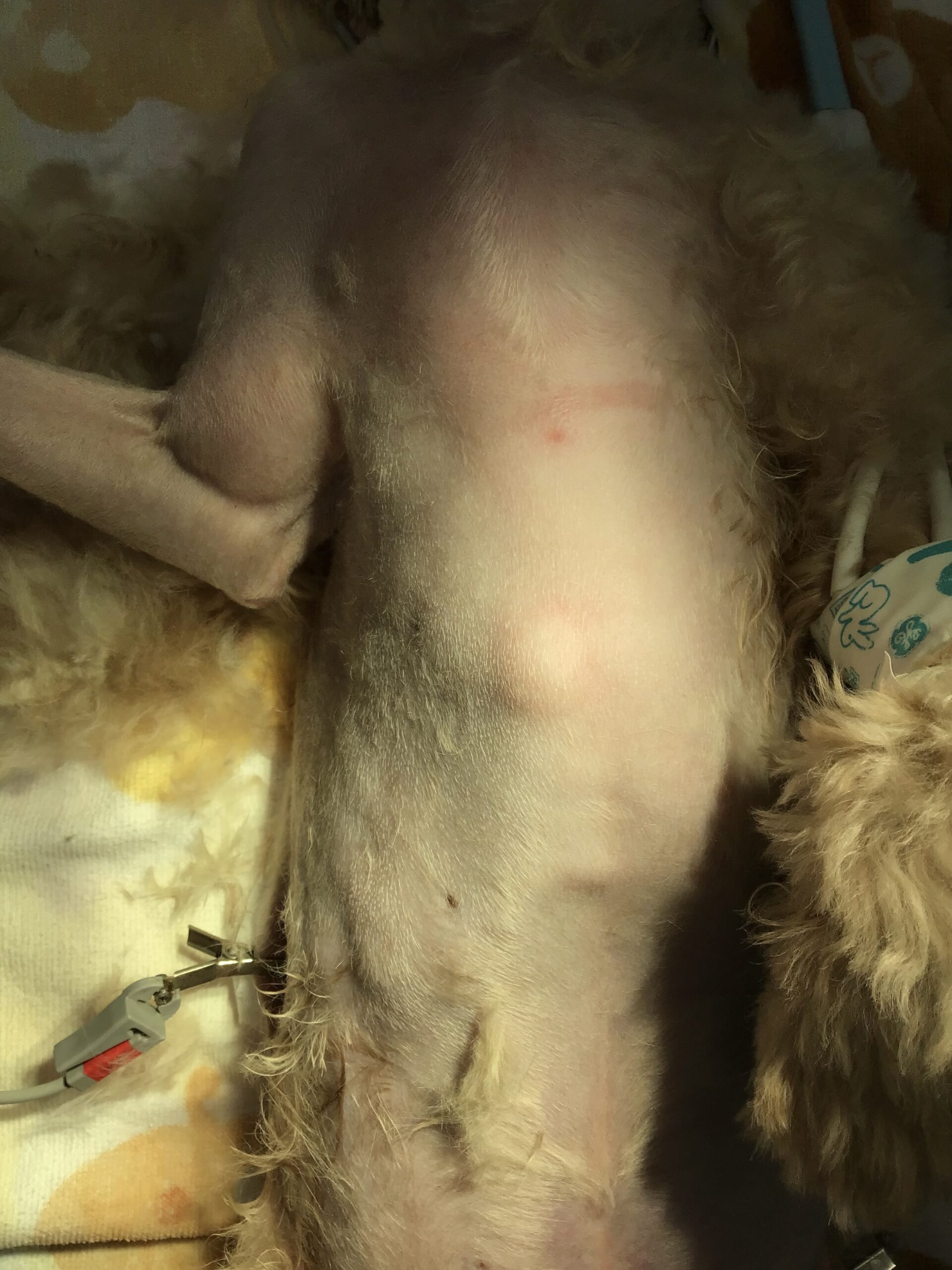
もしこのまま様子を見たら(放置した場合の残酷なリスク)
「良性かもしれないから様子を見る」という選択は、時に残酷な結果をもたらします。
腋窩の腫瘤を放置して巨大化した場合、前肢の可動域が物理的に制限され、歩行困難に陥ります。皮膚が引き伸ばされて自壊すれば、重度な感染や慢性的な激痛を引き起こします。
さらに、もしこれが神経鞘腫などの悪性腫瘍であった場合、放置すれば腕の神経を伝って脊髄へと進行し、想像を絶する苦痛をもたらした末に命を奪います。限界まで放置した後に手術を決断しても、その頃には切除範囲が広大になり、最悪の場合は前肢の断脚が必要になることもあります。
将来確実に来るであろう「取り返しのつかない苦痛」から目を背けるわけにはいきません。
基礎疾患による麻酔リスクと当院の鎮痛プロトコル
本患者さんは、てんかんや慢性肝炎などの基礎疾患を抱えており、全身麻酔による血圧低下や肝機能不全の増悪、術後発作の誘発といった「致死的な麻酔リスク」が常に存在します。
これらを制御するため、当院では全身麻酔の用量を極限まで減らす努力をしています。具体的には「局所浸潤麻酔」を徹底して活用し、痛みの伝達を局所で確実に遮断します。加えて、術中の厳格な血圧管理と呼吸モニタリングを行うことで、安全域を最大限に広げるプロトコルを実施しています。
選択した術式とその根拠、および術中の技術的注意点・致死的合併症
- 術式:腋窩腫瘤の辺縁切除術
- 術中の技術的注意点と致死的合併症:
腋窩の外科解剖は極めて複雑かつ危険です。ここには「腕神経叢(わんしんけいそう)」と呼ばれる前肢の運動と感覚を支配する太い神経の束と、前肢全体に血液を送る主要な大血管(腋窩動静脈)が密集しています。術中の操作をミリ単位で誤り、これらの神経を損傷すれば、前肢は永久に麻痺します。麻痺した肢を引きずって歩けば重度の皮膚炎や壊死を起こし、結局は自傷行為を防ぐための断脚手術が必要となります。また、太い血管を傷つければ、瞬時に致死的な大出血を引き起こします。そのため、腫瘍の被膜(包み)を絶対に破らず、周囲の神経や血管をミリ単位で確認・温存しながら剥離を進める、冷徹で精緻な技術が要求されます。安易な牽引や乱暴な切除は絶対に許されません。
また、術後には漿液腫(液体の貯留)による重度な不快感や、縫合不全、腹膜炎や敗血症へ進行し得る局所感染のリスクが伴い、これらはすべて命に関わる重篤な事態に直結します。


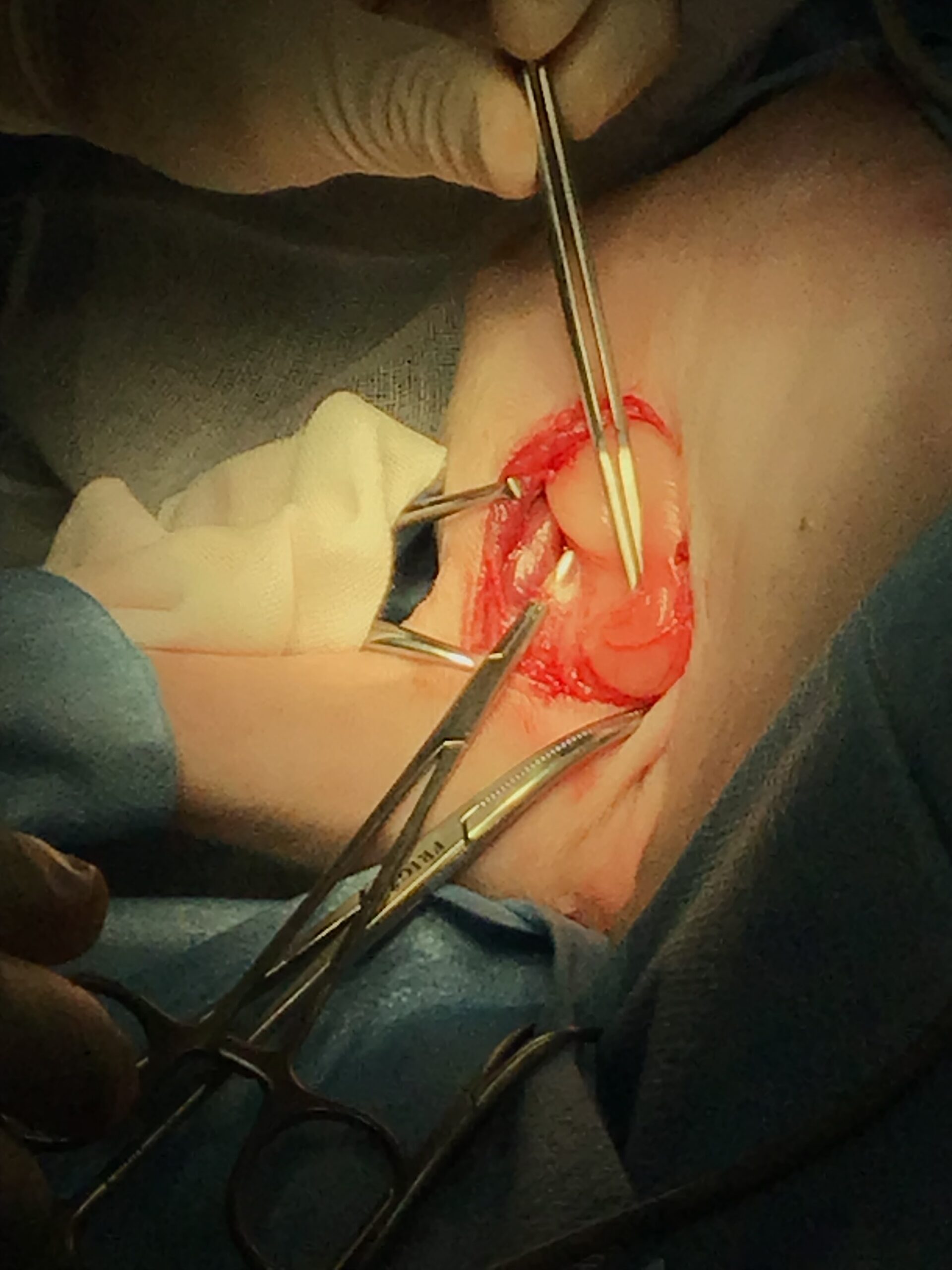
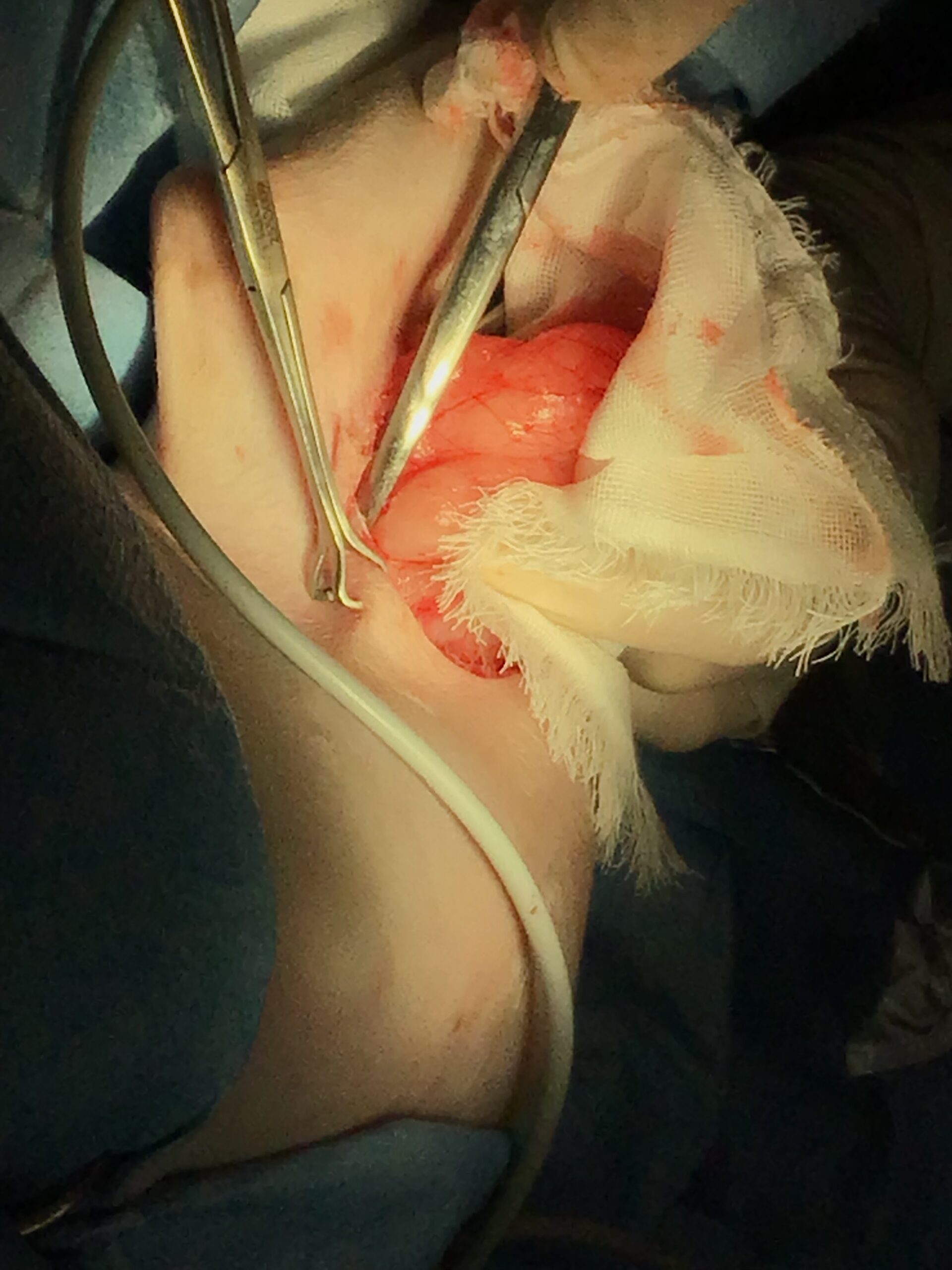
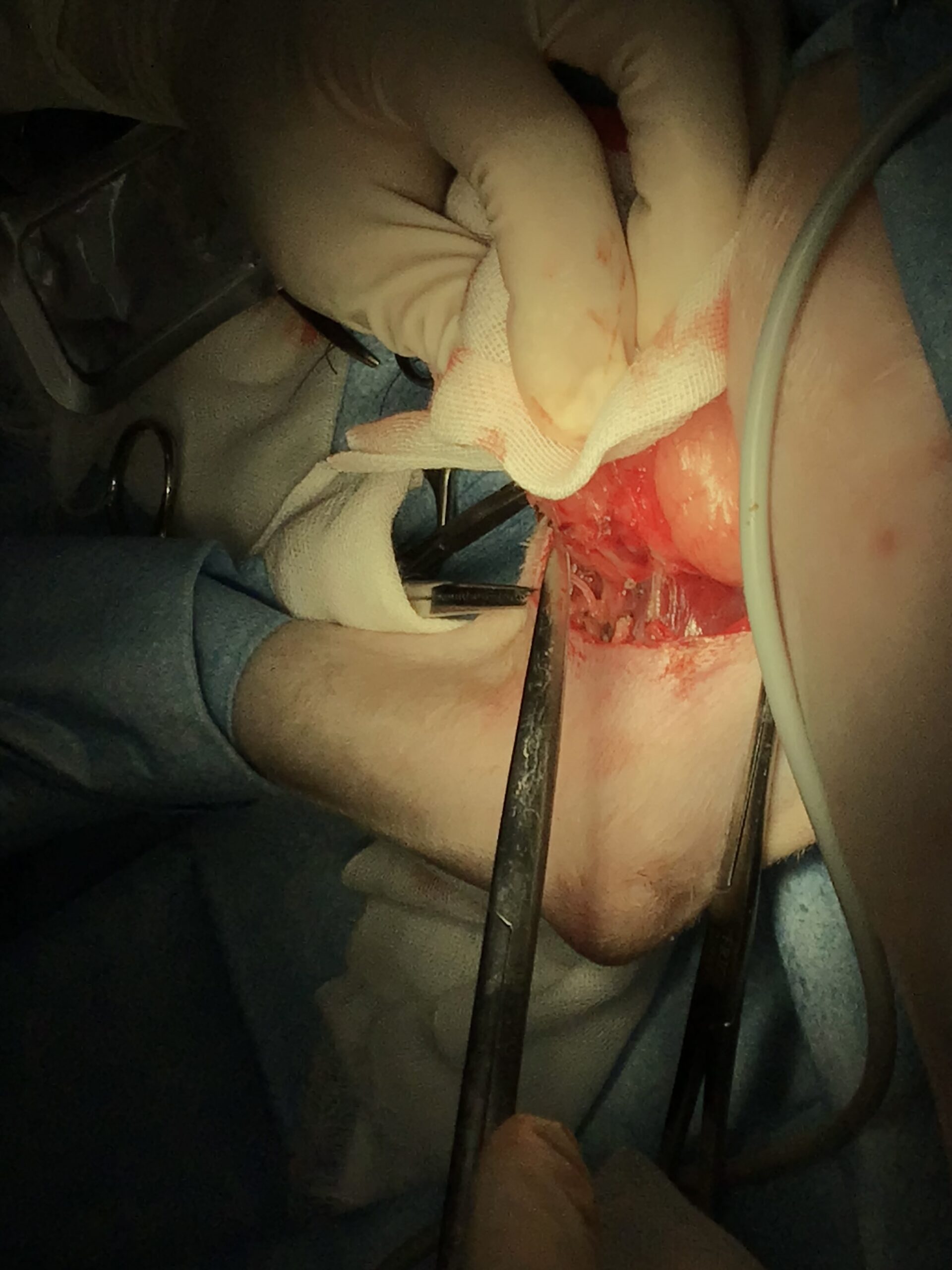

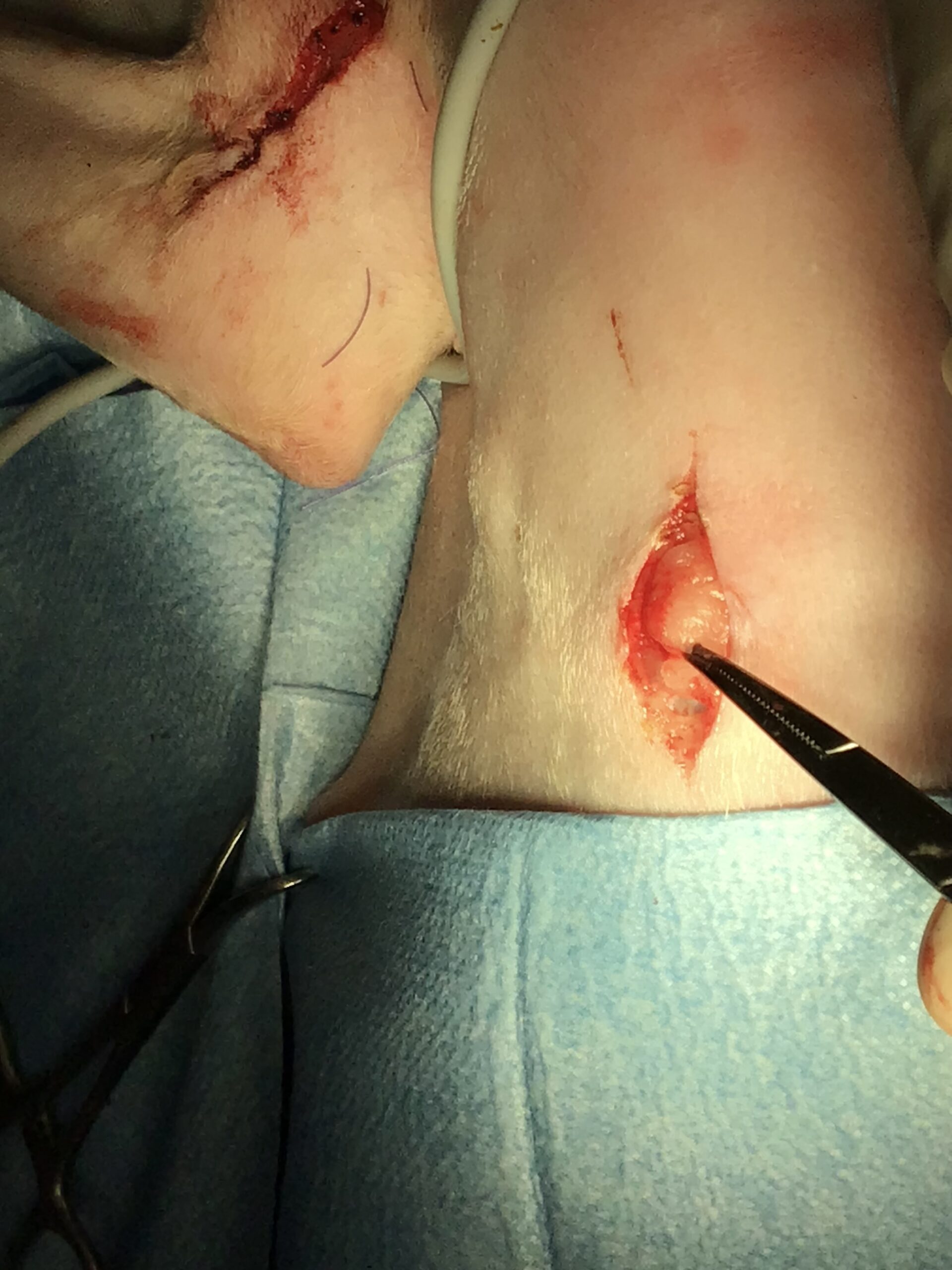
術後管理と夜間監視の「リアルな限界」について
- 早期退院の方針:
当院では、術後入院は原則1〜3日とし、静脈点滴が必要な期間のみとしています。動物にとって病院は極度の精神的ストレスを受ける環境です。ストレスによる免疫力低下を防ぐため、早期に家庭内リハビリへ移行する方針を徹底しています。 - 夜間監視の物理的限界:
当院の夜間は「スタッフ不在(無人)」となります。ペットカメラを用いた遠隔監視を行い、動物が疼痛で眠れていないなどの異常を検知した際は、深夜であっても院長が駆けつけ、追加の鎮痛剤投与を行う体制をとっています。痛みを絶対に見過ごさない努力は惜しみません。
しかし一方で、翌日の診療のための仮眠や、自宅からの移動時間(約30分)によるタイムラグが存在します。「数分を争う急変」には物理的に対応しきれないという限界がある事実も、包み隠さずお伝えしておきます。
起こり得る合併症と、術後の長期疾患管理
術後の病理組織検査の結果、腫瘤は「脂肪腫」と確定診断されましたが、本患者さんにおいて真に重要なのは、外科手術という「点」の治療を乗り越えた後の、「線」としての長期的な内科管理です。当院では、以下の論理的かつ厳密な管理を継続しています。
- 特発性てんかん:抗てんかん薬を厳密な用量で継続し、発作をコントロールしています。
- 慢性肝炎:事前の肝臓生検により確定診断済みです。定期的な血液検査と超音波検査で肝数値を追跡し、利胆剤等の投薬を生涯継続します。
- リンパ球性・形質細胞性腸炎(IBD):消化管生検に基づき診断。免疫抑制剤を使用し、血中薬物濃度を定期的に測定することで、副作用(骨髄抑制など)を抑えつつコントロールを維持しています。
- ストルバイト尿石症:定期的な尿検査によるpHモニタリングと、サプリメント療法による厳格な管理を行っています。
これらの疾患は完治するものではなく、常に急変リスクと隣り合わせです。私たちは冷徹な事実としてそのリスクを評価し、生涯にわたり管理を続けていきます。
当院の外科体制と紹介ポリシー
当院の軟部外科・腫瘍外科における適応基準と連携ポリシーは以下の通りです。
- 【軟部・腫瘍】
後腹膜より腹側の一般軟部、体表腫瘍(皮弁含む)は広く対応可能です。肝臓腫瘍については、主要血管を巻き込まない辺縁切除までを当院の適応としています。 - 【適応外・完全紹介対象】
副腎摘出などの最深部アプローチが必要な手術、尿管結石摘出、および輸血準備がないため術前に重度貧血が想定される症例については、患者さんの命を最優先とし、高度医療機関(二次診療施設)へ速やかにご紹介します。
院長からのメッセージ
外科医の役割は、単に腫瘍を切り取ることではありません。患者さんが抱える複合的な疾患リスクを冷静に評価し、「手術をするリスク」と「放置するリスク」を天秤にかけ、最も論理的で誠実な選択を飼い主様に提示することです。
美談や過度な期待を持たせる言葉は使いません。命と向き合うことは、常に冷徹な現実と隣り合わせだからです。しかし、私たちが持ちうる知識、技術、そして「痛みを決して見過ごさない」という執念をもって、患者さんの日々を全力で支える覚悟です。
Case Summary (English)
Case: Axillary mass (lipoma) excision in an elderly canine (approx. 10 years old, 6.5kg) presenting with multiple severe comorbidities, including idiopathic epilepsy, chronic hepatitis, inflammatory bowel disease (IBD), and struvite urolithiasis.
Surgical Rationale: The axillary region carries a high risk for malignant tumors (e.g., soft tissue sarcoma, mast cell tumor). Excisional biopsy was indicated to prevent severe future mobility impairment and to achieve a definitive diagnosis, as cytology alone is insufficient.
Perioperative Management: To mitigate the critical anesthetic risks associated with the patient’s underlying diseases, systemic anesthesia was minimized through the strict application of local infiltration anesthesia, accompanied by rigorous intraoperative blood pressure and respiratory monitoring.
Postoperative & Long-term Care: An early discharge policy (1-3 days) was implemented to reduce environmental stress. Nighttime monitoring utilizes remote cameras, with immediate veterinary intervention protocols for pain management. The patient requires lifelong, strictly monitored medical management for all concurrent chronic conditions.
病例摘要 (中文)
病例: 老年犬(约10岁,体重6.5kg)腋下肿块(脂肪瘤)切除术。患犬伴有多重严重基础疾病,包括特发性癫痫、慢性肝炎、炎症性肠病(IBD)及鸟粪石尿石症。
手术指征: 腋下区域存在发生恶性肿瘤(如软组织肉瘤、肥大细胞瘤)的高风险。仅凭细胞学检查无法确诊,因此选择切除活检以明确诊断,并预防未来严重的运动功能障碍。
围手术期管理: 为降低由基础疾病带来的致命麻醉风险,通过严格执行局部浸润麻醉最大程度减少了全身麻醉的用量,并在术中进行严密的血压和呼吸监测。
术后及长期管理: 采取早期出院策略(1-3天)以减少环境应激。夜间采用远程监控设备观察,制定了必要时兽医立即介入进行疼痛管理的方案。该患犬需要对所有并发慢性疾病进行终身、严格的内科管理。
